SERVICIOS MÉDICOS DE EMERGENCIA-ECG02
ECG DEL MES - OCTUBRE 2021
Estuche:
Los paramédicos responden a un hombre de 62 años con palpitaciones y mareos. Estaba desayunando cuando de repente comenzó a sentir que su corazón se aceleraba. Está despierto y alerta, pero parece pálido. Sus signos vitales son BP 78/43 HR 190 RR 24 O2Sáb 94%
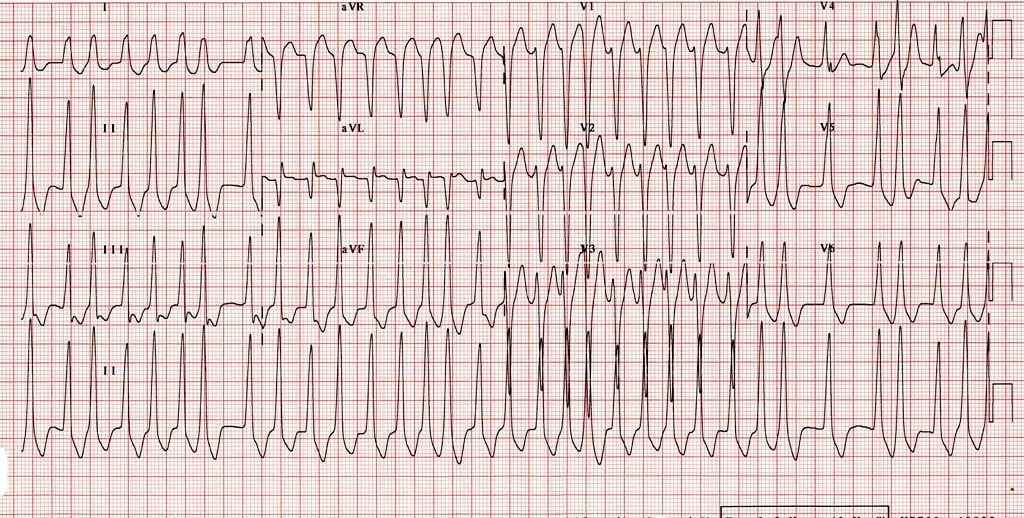
ECG obtenido de LITFL. https://litfl.com/pre-excitation-syndromes-ecg-library/ consultado el 10/19/21
Tasas ~ 200 lpm
Ritmo: Irregularmente, irregular sin ondas p
Elevación del segmento ST> 1 mm
¿En 2 o más leads contiguos? No. Dada la rápida frecuencia, los segmentos ST se están acortando, lo que dificulta la interpretación.
sin embargo, no se ven elevaciones obvias del segmento ST.
Cambios recíprocos: N/A
Este ECG muestra un tipo específico de IM con elevación del ST inferior (STEMI) que es preocupante para un STEMI del ventrículo derecho. Un IAMCEST del ventrículo derecho es difícil de diagnosticar en un electrocardiograma tradicional de 12 derivaciones porque la única derivación del ECG orientada hacia la derecha es la V1. Para diagnosticar un STEMI del ventrículo derecho, debe buscar lo siguiente:
- considere un STEMI del ventrículo derecho cuando vea un STEMI inferior
- Las elevaciones de ST en la derivación III serán más altas que las elevaciones de ST en la derivación II
- Busque elevación ST en V1
Una vez que sospeche un infarto de miocardio del ventrículo derecho, puede obtener un ECG del lado derecho para confirmar el diagnóstico.
Este ECG es compatible con fibrilación auricular con respuesta ventricular rápida en Wolff-Parkinson-White (WPW). Observe que el ritmo es irregularmente irregular, característico de WPW. También se pueden apreciar ondas delta al comienzo de los complejos QRS, que se ven más claramente en las derivaciones II, III y aVF. Se trata de una arritmia cardíaca taquicárdica irregular, compleja y amplia. Amplio complejo regular Las arritmias taquicárdicas pueden representar taquicardia ventricular o TSV con BRI / conducción aberrante. En este ECG, es importante reconocer que el ritmo es irregular.
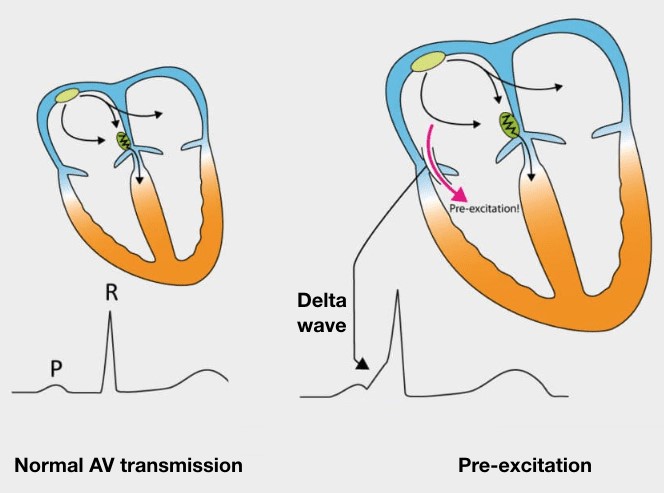
Imagen obtenida de LITFL. https://litfl.com/pre-excitation-syndromes-ecg-library/ Accedido a 10 / 19 / 21
La WPW en la fibrilación auricular puede conducir a frecuencias ventriculares superiores a 200 lpm porque los impulsos auriculares conducen rápidamente por la vía accesoria. Esto puede provocar inestabilidad hemodinámica debido a la rápida frecuencia y la incapacidad del ventrículo para llenarse adecuadamente.
Este paciente presenta una arritmia cardíaca taquicárdica y debe ser tratado de acuerdo con TP-1213 - Arritmia cardíaca - Taquicardia. El paciente está en fibrilación auricular, pero también tiene WPW que conduce a un ritmo irregular de complejo amplio. Se debe seguir la sección de Complejo Amplio - Irregular de TP-1213. Si el paciente está adecuadamente perfundido, BASE DE CONTACTO para orientación sobre el tratamiento. La adenosina está contraindicada en pacientes con arritmias cardíacas irregulares de complejo ancho, mientras que la adenosina estaría indicada si el paciente tuviera un ritmo de complejo ancho regular / monomórfico. Administrar adenosina a un paciente con fibrilación auricular con WPW puede llevar a que el ritmo degenere en fibrilación ventricular, una disritmia fatal. La adenosina es un agente bloqueador nodal. En los casos de fibrilación auricular con WPW, si la vía nodal está bloqueada, todos los impulsos eléctricos se propagarán a través de la vía accesoria. Dados los impulsos auriculares rápidos en la fibrilación auricular, la propagación rápida sin oposición a través de la vía accesoria puede resultar en fibrilación ventricular. Por eso es importante reconocer que el ritmo es irregular.
En este caso, el paciente está hipotenso y pálido, lo que son signos de mala perfusión. Se indica cardioversión sincronizada a 120J. Uno debería BASE DE CONTACTO simultáneamente con la cardioversión. Se puede administrar sedación con midazolam a discreción del proveedor antes de la cardioversión si el paciente está despierto y alerta, a pesar de la hipotensión.
Este paciente fue cardiovertido antes del transporte y volvió a un ritmo sinusal normal con resolución de los síntomas. Fue admitido en el servicio de cardiología para su posterior evaluación.
Referencias
Burns, E. y Buttner R. Síndromes de preexcitación. https://litfl.com/pre-excitation-syndromes-ecg-library/. Accedido a 10 / 19 / 21.
Autor: Denise Whitfield, MD, MBA