SERVICIOS MÉDICOS DE EMERGENCIA-ECG EDICIÓN DE JUNIO
ECG - Junio 2021
Presentación del caso
Los proveedores de EMS tratan a una mujer de 29 años con síncope. Tiene antecedentes de lupus y recientemente regresó a Los Ángeles después de un viaje a Europa. Sus signos vitales son BP 110/70 HR 148 RR 16.
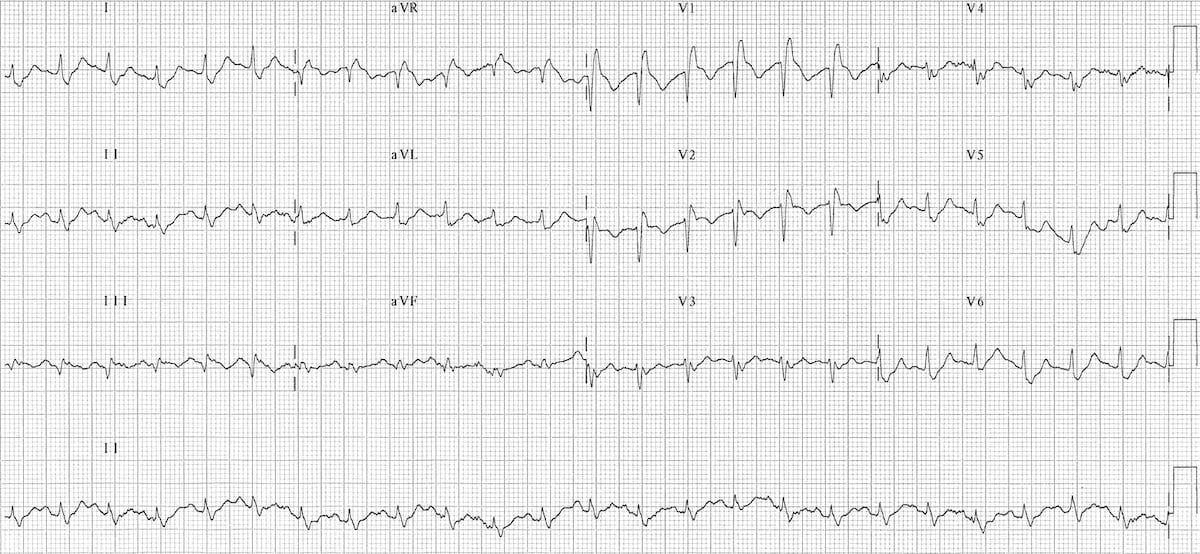
Tasas ~ 150 lpm
Ritmo: Taquicardia sinusal (hay ondas p antes de cada QRS (se ve mejor en la tira de ritmo de la derivación II).
SElevación del segmento ST> 1 mm
¿En 2 o más leads contiguos ?: No. Artifact está presente con una línea de base errante que desafía la interpretación en algunas pistas.
Cambios recíprocos: N/A
Este ECG demuestra taquicardia sinusal y BRD en un paciente con embolia pulmonar masiva (EP). El síncope puede ser un signo de presentación de embolia pulmonar que ocurre cuando los émbolos, típicamente de las extremidades inferiores, se propagan a la circulación pulmonar. La carga de coágulos en la vasculatura pulmonar causa tensión en el lado derecho del corazón y puede provocar un choque obstructivo que puede manifestarse como hipotensión, mala perfusión (que conduce a síncope) y puede progresar hasta la muerte.
Hay muchos cambios en el ECG asociados con la EP, siendo la taquicardia sinusal el hallazgo ECG más común (44% de los pacientes)1. Otros hallazgos incluyen BRD, patrón de deformación del ventrículo derecho, desviación del eje derecho, agrandamiento de la aurícula derecha (P pulmonale), S1Q3T3 patrón, rotación en el sentido de las agujas del reloj y taquiarritmia auricular.
En este ECG, el paciente es taquicárdico y tiene un patrón de BRD como lo muestra el patrón rSR '(“orejas de conejo”), en las derivaciones precordiales (V1-V3).
Los patrones de tensión del ventrículo derecho también se pueden observar en pacientes con EP donde hay inversiones simultáneas de la onda T en las derivaciones inferiores (II, III, aVF) y las derivaciones precordiales derechas (V1-V4) como se demuestra en el ECG de otro paciente a continuación. con PE.
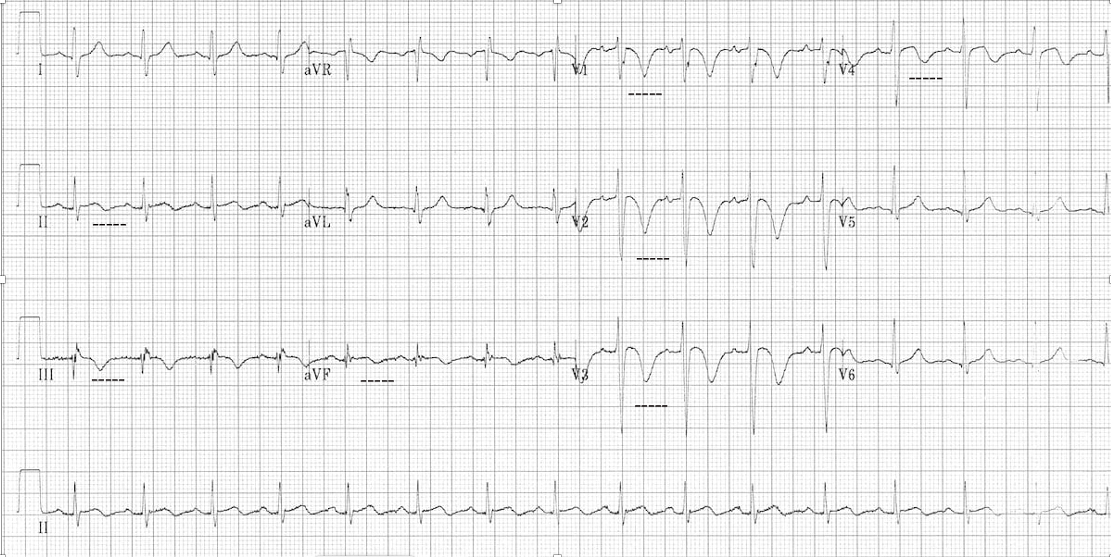
Figura 2. Patrón de deformación del ventrículo derecho. Las inversiones de la onda T en las derivaciones inferior (II, III, aVF) y precordial (V1 - V4) están subrayadas.
Este tercer ECG demuestra la S1Q3T3 patrón que se considera un patrón "clásico" para la educación física, aunque no es sensible ni específico de la educación física. En un paciente con una historia clínica relacionada con la EP, este hallazgo debería aumentar sus sospechas y confirmar la necesidad de una evaluación adicional en el hospital.
Figura 3. S1Q3T3 patrón con onda S en la derivación I, onda Q en la derivación III e inversión de la onda t en la derivación III.
Un estudio retrospectivo encontró que el patrón de tensión del ventrículo derecho en un paciente con sospecha de EP era muy sugestivo del diagnóstico porque se encontró que era significativamente más común en pacientes que tenían EP en comparación con los controles sin EP. Se pensó que otros hallazgos de ECG ocurrían con poca frecuencia para tener valor predictivo2.
La impresión del proveedor para este paciente es síncope / casi síncope (SYNC). Ella debe ser tratada de acuerdo con TP-1233, síncope / casi síncope. Inicie la monitorización cardíaca, obtenga un ECG para evaluar la presencia de arritmia cardíaca dada su taquicardia y administre solución salina normal para la ortostasis, los signos de deshidratación o pérdida de líquidos o la mala perfusión. Los signos vitales ortostáticos proporcionan poca información y pueden provocar daños y no deben realizarse. En su lugar, determine la ortostasis según los síntomas del paciente. Confirme que la paciente no tenga traumatismos causados por la caída y el transporte.
Este paciente fue trasladado al receptor más accesible (MAR), donde una angiografía por tomografía computarizada del tórax demostró una embolia pulmonar masiva. Comenzó con medicamentos anticoagulantes y fue ingresada en el hospital.
Referencias
- Burns E, Buttner R. Cambios en el ECG en la embolia pulmonar. LITFL. https://litfl.com/ecg-changes-in-pulmonary-embolism/. Accedido junio 7, 2021.
- Thomson, D y col. ECG en sospecha de embolia pulmonar. Postgrado Med J 2019; 95: 12-17
Autor: Dr. Denise Whitfield, MD, MBA