AGENCIA DE SERVICIOS MÉDICOS DE EMERGENCIA (EMS) - CE35
ECG del mes -Abril 2023
Estuche:
Paramédicos atienden a una mujer de 49 años con antecedentes de hipertensión y un “problema cardíaco”. Su hija llamó al 911 cuando la paciente tuvo dificultades para levantarse de la cama por la mañana. El paciente está despierto y alerta con signos cutáneos normales. No puede responder a las preguntas, pero parece ansiosa. Los signos vitales son BP 138/82 HR 173 RR 25 SpO2 96%.
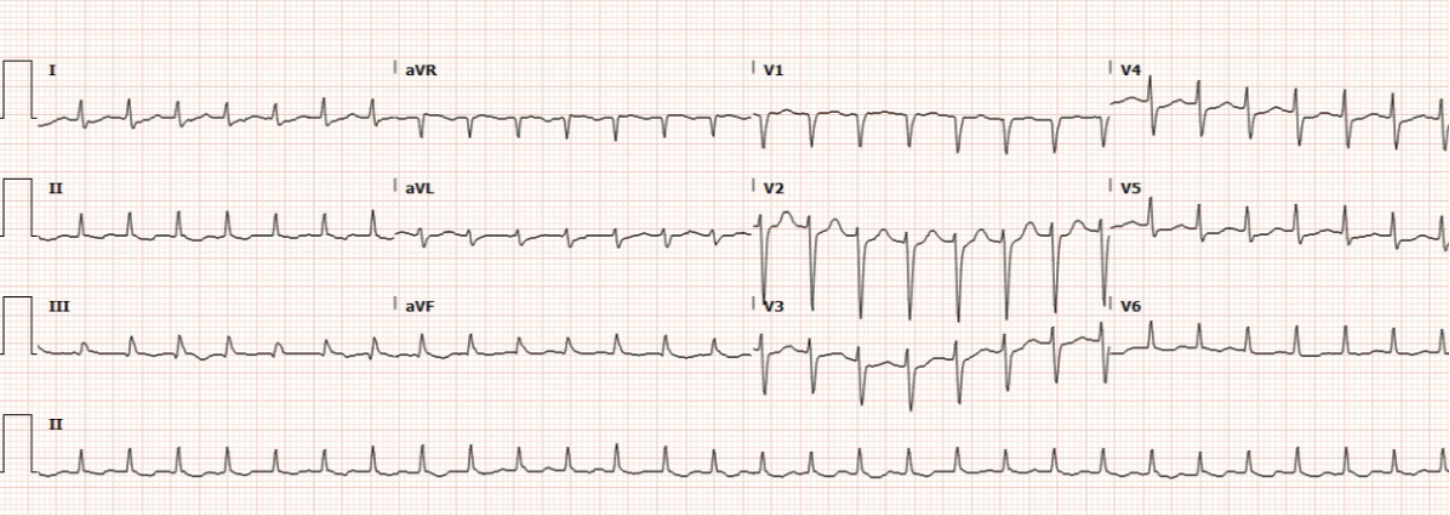
Tasas 170 bpm
Ritmo: Taquicardia supraventricular (TSV) con complejo estrecho; no hay ondas p antes de cada QRS
Elevación del segmento ST> 1 mm
En 2 o más contiguos
¿Guías?: No
Cambios recíprocos: N/A
Este ECG demuestra taquicardia supraventricular con un complejo estrecho. Taquicardia supraventricular es un término que se refiere a cualquier taquiarritmia que se inicia por encima del Haz de His. Más comúnmente se utiliza para referirse a una forma de TSV conocida como taquicardia por reentrada del nódulo AV (AVNRT). Los pacientes con AVNRT a menudo tienen vías accesorias que permiten la conducción desde el ventrículo de regreso a un sitio de origen por encima del Haz de His, lo que lleva a una arritmia taquicárdica.
Los pacientes con SVT pueden estar asintomáticos, sentir palpitaciones o mostrar signos de perfusión deficiente debido a un gasto cardíaco deficiente (la frecuencia cardíaca taquicárdica puede provocar un llenado ventricular deficiente). Los síntomas del paciente determinan el tratamiento de campo de acuerdo con TP 1213 – Arritmia cardíaca – Taquicardia.
Este paciente tiene SVT - Complejo Estrecho. Es normotensa con perfusión adecuada dado que está despierta y alerta con pieles de piel normal. Para pacientes con TSV - Complejo Estrecho con perfusión adecuada, intente la maniobra de Valsalva. Si la maniobra de Valsalva no es efectiva, se administran 6 o 12 mg (2 o 4 ml) de adenosina en forma rápida. Si no hay cardioversión después de 6 o 12 mg (2 o 4 ml) de adenosina, se administran 12 mg (4 ml) de adenosina.
Una técnica de Valsalva es el Valsalva modificado. El REVERT juicio fue un ensayo de control aleatorio publicado en 2015 que mostró una tasa de éxito del 43 % con esta técnica en comparación con el 17 % con Valsalva estándar. Con esta técnica se coloca al paciente en posición de Semi-Fowler con la cabeza elevada a 45 grados. El paciente sopla en una jeringa de 10 cc durante 15 segundos con instrucciones de soplar lo suficientemente fuerte como para mover el émbolo de la jeringa. Después de 15 segundos, baje la cabecera de la cama para que la cabeza del paciente quede plana y levante las piernas durante 15 segundos. Regrese al paciente a la posición de Semi-Fowler y evalúe el ritmo. Esto sólo debe realizarse en pacientes con perfusión adecuada.
Este paciente tiene SVT – Narrow Complex con perfusión adecuada en este momento. Debería realizarse una maniobra de Valsalva. Se realiza un Valsalva modificado.
Después del Valsalva modificado, este paciente se cardiovierte a ritmo sinusal normal:
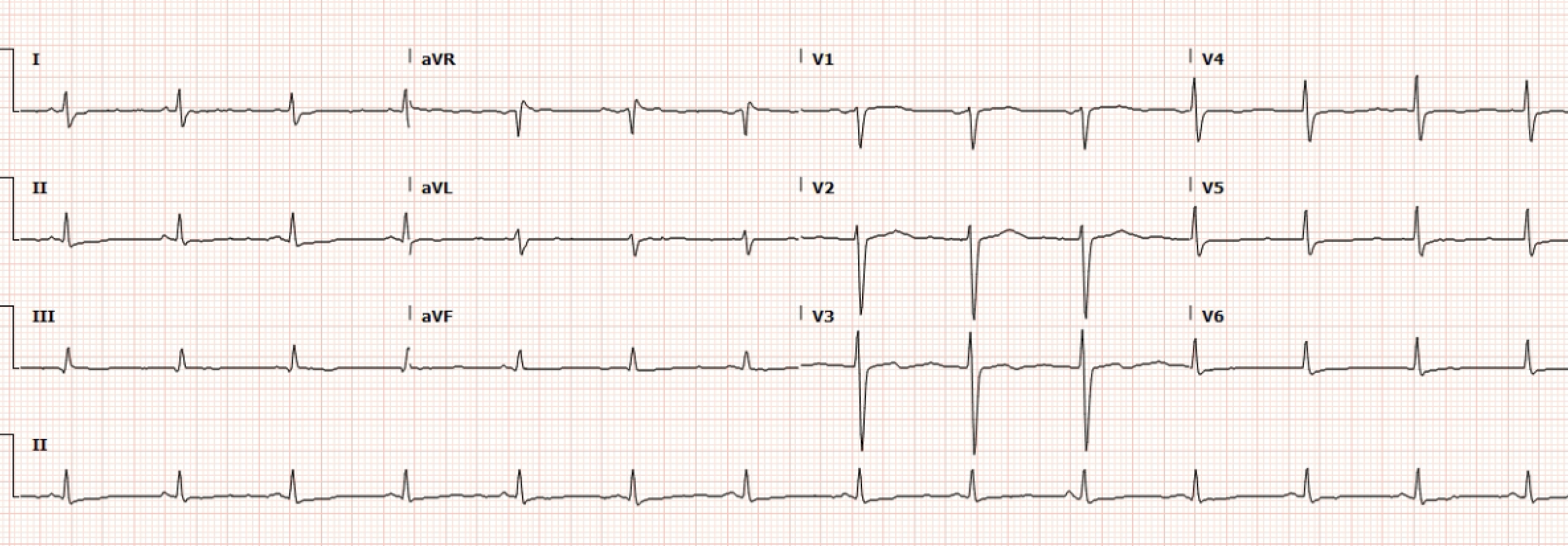
Figura 2. Ritmo sinusal normal tras cardioversión sincronizada.
El ECG posterior a la cardioversión no muestra signos de STEMI. El paciente es trasladado al MAR.
Autor: Denise Whitfield, MD, MBA